10.1 Speiseröhrenkrankheiten
Traktionsdivertikel je nach Größe und Beschwerden
Pulsionsdivertikel
ohne wesentliche Behinderung der Nahrungsaufnahme je nach Größe und Beschwerden
mit erheblicher Behinderung der Nahrungsaufnahme je nach Auswirkung auf den Allgemeinzustand
Funktionelle Stenosen der Speiseröhre (Ösophagospasmus, Achalasie)
ohne wesentliche Behinderung der Nahrungsaufnahme
mit deutlicher Behinderung der Nahrungsaufnahme
mit erheblicher Beeinträchtigung des Kräfte- und Ernährungszustandes, häufige Aspiration
Auswirkungen auf Nachbarorgane (z. B. durch Aspiration) sind zusätzlich zu bewerten.
Organische Stenose der Speiseröhre (z. B. angeboren, nach Laugenverätzung, Narbenstenose, peptische Striktur)
ohne wesentliche Behinderung der Nahrungsaufnahme je nach Größe und Beschwerden
mit deutlicher Behinderung der Nahrungsaufnahme je nach Auswirkung (Einschränkung der Kostform, verlängerte Essdauer)
mit erheblicher Beeinträchtigung des Kräfte- und Ernährungszustandes
Refluxkrankheit der Speiseröhre
mit anhaltenden Refluxbeschwerden je nach Ausmaß
Auswirkungen auf Nachbarorgane sind zusätzlich zu bewerten.
Nach Entfernung eines malignen Speiseröhrentumors ist in den ersten fünf Jahren eine Heilungsbewährung abzuwarten. GdS während dieser Zeit
je nach Beeinträchtigung des Kräfte- und Ernährungszustandes
Speiseröhrenersatz
Der GdS ist nach den Auswirkungen (z. B. Schluckstörungen, Reflux, Narben) jedoch nicht unter 20 zu bewerten.
10.2 Magen- und Darmkrankheiten
Bei organischen und funktionellen Krankheiten des Magen-Darmkanals ist der GdS nach dem Grad der Beeinträchtigung des Allgemeinzustandes, der Schwere der Organstörung und nach der Notwendigkeit besonderer Diätkost zu beurteilen. Bei allergisch bedingten Krankheiten ist auch die Vermeidbarkeit der Allergene von Bedeutung.
10.2.1 Magen- oder Zwölffingerdarmgeschwürsleiden (chronisch rezidivierende Geschwüre),
mit Rezidiven in Abständen von zwei bis drei Jahren
mit häufigeren Rezidiven und Beeinträchtigung des Ernährungs- und Kräftezustandes
mit erheblichen Komplikationen (z. B. Magenausgangsstenose) und andauernder erheblicher Minderung des Ernährungs- und Kräftezustandes
Nach einer selektiven proximalen Vagotomie kommt ein GdS nur in Betracht, wenn postoperative Darmstörungen oder noch Auswirkungen des Grundleidens vorliegen.
Chronische Gastritis (histologisch gesicherte Veränderung der Magenschleimhaut)
Reizmagen (funktionelle Dyspepsie)
Teilentfernung des Magens, Gastroenterostomie
mit guter Funktion, je nach Beschwerden
mit anhaltenden Beschwerden (z. B. Dumping-Syndrom, rezidivierendes Ulcus jejuni pepticum)
Totalentfernung des Magens
ohne Beeinträchtigung des Kräfte- und Ernährungszustandes
je nach Beschwerden
bei Beeinträchtigung des Kräfte- und Ernährungszustandes und/oder Komplikationen (z. B. Dumping-Syndrom)
Nach Entfernung eines malignen Magentumors ist eine Heilungsbewährung abzuwarten.
GdS während einer Heilungsbewährung von zwei Jahren
nach Entfernung eines Magenfrühkarzinoms
GdS während einer Heilungsbewährung von fünf Jahren
nach Entfernung aller anderen malignen Magentumoren je nach Stadium und Auswirkung auf den Allgemeinzustand
10.2.2 Chronische Darmstörungen (irritabler Darm, Divertikulose, Divertikulitis, Darmteilresektion)
ohne wesentliche Beschwerden und Auswirkungen
mit stärkeren und häufig rezidivierenden oder anhaltenden Symptomen (z. B. Durchfälle, Spasmen)
mit erheblicher Minderung des Kräfte- und Ernährungszustandes
Angeborene Motilitätsstörungen des Darmes (z. B. Hirschsprung- Krankheit, neuronale Dysplasie)
ohne wesentliche Gedeih- und Entwicklungsstörung
mit geringer Gedeih- und Entwicklungsstörung
mit mittelgradiger Gedeih- und Entwicklungsstörung
mit schwerer Gedeih- und Entwicklungsstörung
Kurzdarmsyndrom im Kindesalter
mit mittelschwerer Gedeih- und Entwicklungsstörung
mit schwerer Gedeih- und Entwicklungsstörung
(z. B. Notwendigkeit künstlicher Ernährung)
Colitis ulcerosa, Crohn-Krankheit (Enteritis regionalis)
mit geringer Auswirkung (geringe Beschwerden, keine oder geringe Beeinträchtigung des Kräfte- und Ernährungszustandes, selten Durchfälle)
mit mittelschwerer Auswirkung (häufig rezidivierende oder länger anhaltende Beschwerden, geringe bis mittelschwere Beeinträchtigung des Kräfte- und Ernährungszustandes, häufiger Durchfälle)
mit schwerer Auswirkung (anhaltende oder häufig rezidivierende erhebliche Beschwerden, erhebliche Beeinträchtigung des Kräfte- und Ernährungszustandes, häufige, tägliche, auch nächtliche Durchfälle)
mit schwerster Auswirkung (häufig rezidivierende oder anhaltende schwere Beschwerden, schwere Beeinträchtigung des Kräfte- und Ernährungszustandes, ausgeprägte Anämie)
Fisteln, Stenosen, postoperative Folgezustände (z. B. Kurzdarmsyndrom, Stomakomplikationen), extraintestinale Manifestationen (z. B. Arthritiden), bei Kindern auch Wachstums- und Entwicklungsstörungen, sind zusätzlich zu bewerten.
Zöliakie, Sprue
ohne wesentliche Folgeerscheinungen unter diätetischer Therapie
bei andauerndem, ungenügendem Ansprechen auf glutenfreie Kost (selten) sind – je nach Beeinträchtigung des Kräfte- und Ernährungszustands – höhere Werte angemessen.
Nach Entfernung maligner Darmtumoren ist eine Heilungsbewährung abzuwarten. GdS während einer Heilungsbewährung von zwei Jahren nach Entfernung eines malignen Darmtumors im Stadium (T1 bis T2) N0 M0 oder von lokalisierten Darmkarzinoiden
mit künstlichem After (nicht nur vorübergehend angelegt)
GdS während einer Heilungsbewährung von fünf Jahren
nach Entfernung anderer maligner Darmtumoren
mit künstlichem After (nicht nur vorübergehend angelegt)
10.2.3 Bauchfellverwachsungen
ohne wesentliche Auswirkung
mit erheblichen Passagestörungen
mit häufiger rezidivierenden Ileuserscheinungen
10.2.4 Hämorrhoiden
ohne erhebliche Beschwerden, geringe Blutungsneigung
mit häufigen rezidivierenden Entzündungen, Thrombosierungen oder stärkeren Blutungen
Mastdarmvorfall
klein, reponierbar
sonst
Afterschließmuskelschwäche
mit seltenem, nur unter besonderen Belastungen auftretendem, unwillkürlichem Stuhlabgang
sonst
Funktionsverlust des Afterschließmuskels
Fistel in der Umgebung des Afters
geringe, nicht ständige Sekretion
sonst
Künstlicher After
mit guter Versorgungsmöglichkeit
sonst (z. B. bei Bauchwandhernie, Stenose, Retraktion, Prolaps, Narben, ungünstige Position)
Bei ausgedehntem Mastdarmvorfall, künstlichem After oder stark sezernierenden Kotfisteln, die zu starker Verschmutzung führen, sind ggf. außergewöhnliche seelische Begleiterscheinungen zusätzlich zu berücksichtigen.
10.3 Krankheiten der Leber, Gallenwege und Bauchspeicheldrüse
Der GdS für Krankheiten der Leber, der Gallenwege und der Bauchspeicheldrüse wird bestimmt durch die Art und Schwere der Organveränderungen sowie der Funktionseinbußen, durch das Ausmaß der Beschwerden, die Beeinträchtigung des Allgemeinzustandes und die Notwendigkeit einer besonderen Kostform. Der serologische Nachweis von Antikörpern als Nachweis einer durchgemachten Infektion (Seronarbe) rechtfertigt allein noch keinen GdS.
10.3.1 Chronische Hepatitis
Unter dem Begriff „chronische Hepatitis“ werden alle chronischen Verlaufsformen von Hepatitiden
zusammengefasst (früher: „chronische Hepatitis ohne Progression“
chronisch-persistierende Hepatitis -
und „chronische Hepatitis mit Progression“ - chronisch
aktive Hepatitis -).
Dazu gehören insbesondere die Virus-, die Autoimmun-, die Arzneimittel- und die kryptogene Hepatitis.
Die gutachtliche Beurteilung einer chronischen Hepatitis beruht auf dem klinischen Befund einschließlich funktionsrelevanter Laborparameter, auf der Ätiologie sowie auf
dem histopathologischen Nachweis des Grades der nekro-inflammatorischen Aktivität (Grading) und des Stadiums
der Fibrose (Staging). Zusätzlich sind engmaschige Verlaufskontrollen und die Beachtung der Differentialdiagnose erforderlich. Dies gilt auch für geltend gemachte Verschlimmerungen
im Leidensverlauf. Der GdS und die Leidensbezeichnung ergeben sich aus der nachfolgenden Tabelle,
wobei bereits übliche Befindlichkeitsstörungen – nicht aber extrahepatische Manifestationen – berücksichtigt sind.
Chronische Hepatitis
ohne (klinisch-) entzündliche Aktivität
ehemals: chronische Hepatitis ohne Progression
mit geringer (klinisch-) entzündlicher Aktivität
ehemals: chronische Hepatitis mit Progression, gering entzündliche Aktivität
mit mäßiger (klinisch-) entzündlicher Aktivität
ehemals: chronische Hepatitis mit Progression, mäßig entzündliche Aktivität
mit starker (klinisch-) entzündlicher Aktivität
ehemals: chronische Hepatitis mit Progression, stark entzündliche Aktivität
je nach Funktionsstörung
Alleinige Virus-Replikation („gesunder Virusträger“)
bei Hepatitis-C-Virus nur nach histologischem Ausschluss einer Hepatitis.
Bei Vorliegen eines histologischen Befundes gelten für die Virus-Hepatitiden folgende Besonderheiten:
Die histopathologische Bewertung der chronischen Virushepatitis umfasst die nekroinflammatorische Aktivität (Grading) und den Grad der Fibrose (Staging). Der GdS ergibt sich aus folgender
Tabelle, wobei die genannten GdS-Werte die üblichen klinischen Auswirkungen mit umfassen.
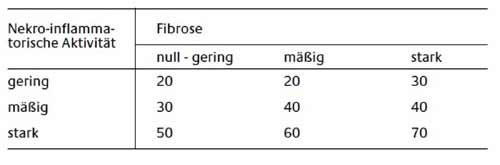
Anmerkung:
Die Auswertung des histologischen Befundes soll sich an dem modifizierten histologischen Aktivitätsindex (HAI) ausrichten. Eine geringe nekro-inflammatorische Aktivität entspricht einer
Punktzahl von 1 bis 5, eine mäßige nekro-inflammatorische Aktivität einer Punktzahl von 6 bis 10 und
eine starke nekro-inflammatorische Aktivität einer Punktzahl von 11 bis 18. Eine fehlende bzw.
geringe Fibrose entspricht einer Punktzahl 0 bis 2, eine mäßige Fibrose der Punktzahl 3 und eine
starke Fibrose einer Punktzahl von 4 bis 5.
Für die Virushepatitis C gelten bei fehlender Histologie im Hinblick auf die chemischen Laborparameter folgende Besonderheiten:
ALAT-/GPT-Werte im Referenzbereich entsprechen bei nachgewiesener Hepatitis-C-Virus-Replikation einer chronischen Hepatitis ohne (klinisch-) entzündliche Aktivität.
ALAT-/GPT-Werte bis zum 3-fachen der oberen Grenze des Referenzbereichs entsprechen einer geringen (klinisch-) entzündlichen Aktivität
ALAT-/GPT-Werte vom 3-fachen bis zum 6-fachen der oberen Grenze des Referenzbereichs entsprechen einer mäßigen (klinisch-) entzündlichen Aktivität
ALAT-/GPT-Werte von mehr als dem 6-fachen der oberen Grenze des Referenzbereichs entsprechen einer starken (klinisch-) entzündlichen Aktivität
Diese Bewertungen sind nur zulässig, wenn sie sich in das klinische Gesamtbild des bisherigen Verlaufs einfügen
10.3.2 Fibrose der Leber ohne Komplikationen
Leberzirrhose
kompensiert
inaktiv
gering aktiv
stärker aktiv
dekompensiert (Aszites, portale Stauung, hepatische Enzephalopathie)
10.3.3 Fettleber (auch nutritiv-toxisch) ohne Mesenchymreaktion
Toxischer Leberschaden
Der GdS ist je nach Aktivität und Verlauf analog zur chronischen Hepatitis oder Leberzirrhose zu beurteilen.
Zirkulatorische Störungen der Leber (z. B. Pfortaderthrombose) Der GdS ist analog zur dekompensierten Leberzirrhose zu beurteilen.
Nach Leberteilresektion ist der GdS allein davon abhängig, ob und wieweit Funktionsbeeinträchtigungen verblieben sind.
10.3.4 Nach Entfernung eines malignen primären Lebertumors
ist in den ersten fünf Jahren eine Heilungsbewährung abzuwarten; GdS während dieser Zeit
Nach Lebertransplantation ist eine Heilungsbewährung abzuwarten (im Allgemeinen zwei Jahre); GdS während dieser Zeit
Danach selbst bei günstigem Heilungsverlauf unter Berücksichtigung der erforderlichen Immunsuppression
10.3.5 Primäre biliäre Zirrhose, primäre sklerosierende Cholangitis
GdS ist je nach Aktivität und Verlauf analog zur chronischen Hepatitis oder Leberzirrhose zu beurteilen.
Gallenblasen- und Gallenwegskrankheiten (Steinleiden, chronisch rezidivierende Entzündungen)
mit Koliken in Abständen von mehreren Monaten, Entzündungen in Abständen von Jahren
mit häufigeren Koliken und Entzündungen sowie mit Intervallbeschwerden
mit langanhaltenden Entzündungen oder mit Komplikationen
Angeborene intra- und extrahepatische Transportstörungen der Galle (z. B. intra-, extrahepatische Gallengangsatresie), metabolische Defekte (z. B. Meulengracht-Krankheit)
ohne Funktionsstörungen, ohne Beschwerden
mit Beschwerden (Koliken, Fettunverträglichkeit, Juckreiz),
ohne Leberzirrhose
mit Leberzirrhose
mit dekompensierter Leberzirrhose
Folgezustände sind zusätzlich zu bewerten.
Verlust der Gallenblase
ohne wesentliche Störungen
bei fortbestehenden Beschwerden wie bei Gallenwegskrankheiten
Nach Entfernung eines malignen Gallenblasen-, Gallenwegs- oder Papillentumors ist in den ersten fünf Jahren eine Heilungsbewährung abzuwarten; GdS während dieser Zeit
bei Gallenblasen- und Gallenwegstumor
bei Papillentumor
10.3.6 Chronische Krankheit der Bauchspeicheldrüse (exkretorische Funktion)
je nach Auswirkung auf den Allgemeinzustand, Häufigkeit und Ausmaß der Schmerzen
ohne wesentlichen Beschwerden, keine Beeinträchtigung des Kräfte- und Ernährungszustandes
geringe bis erhebliche Beschwerden, geringe bis mäßige Beeinträchtigung des Kräfte- und Ernährungszustandes
starke Beschwerden, Fettstühle, deutliche bis ausgeprägte Herabsetzung des Kräfte- und Ernährungszustandes
Nach teilweiser oder vollständiger Entfernung der Bauchspeicheldrüse sind ggf. weitere Funktionsbeeinträchtigungen (z. B. bei Diabetes mellitus, Osteopathie, oder infolge chronischer Entzündungen der Gallenwege, Magenteilentfernung und Milzverlust) zusätzlich zu berücksichtigen.
Nach Entfernung eines malignen Bauchspeicheldrüsentumors ist in den ersten fünf Jahren eine Heilungsbewährung abzuwarten; GdS während dieser Zeit 100.
in der Fassung der 5. Verordnung zur Änderung der Versorgungsmedizin-Verordnung
